Маленька таблетка на захисті жіночої свободи
23 Грудня 2020 | Olga Maliuta
Категорії: Біологія, Медицина, Щеплення правдою
Теги: історія медицини, контрацепція, статеві гормони, Щеплення правдою
Незважаючи на карантинні обмеження, у сусідній Польщі цієї бентежної осені на центральні вулиці й майданчики найбільших міст вийшли тисячі розлючених жінок. Головна їхня ціль — опротестувати нові законодавчі обмеження, що стосуються неможливості проведення абортів навіть у разі важких та несумісних із життям патологій плоду. Там, де Сейм бачить порушення конституційних прав ще не народженої дитини, особисто я бачу порушення конституційних прав жінок.
Але якщо говорити про базові фундаментальні права людини на свободу вибору та доступність медичної допомоги, то потрібно згадати й про доступність та безпечність засобів контрацепції.
Комбіновані оральні контрацептиви — КОК
Комбіновані оральні контрацептиви (КОК), які містять у своєму складі синтетичні аналоги гормонів естрогену і прогестерону, стають дедалі популярнішим методом контрацепції в Україні. Окрім популярності, ці препарати обростають чималою кількістю міфів і упереджень: то вони зберігають запас яйцеклітин, а то є ледве не єдиними винуватцями розвитку раку в жінок.
Історія
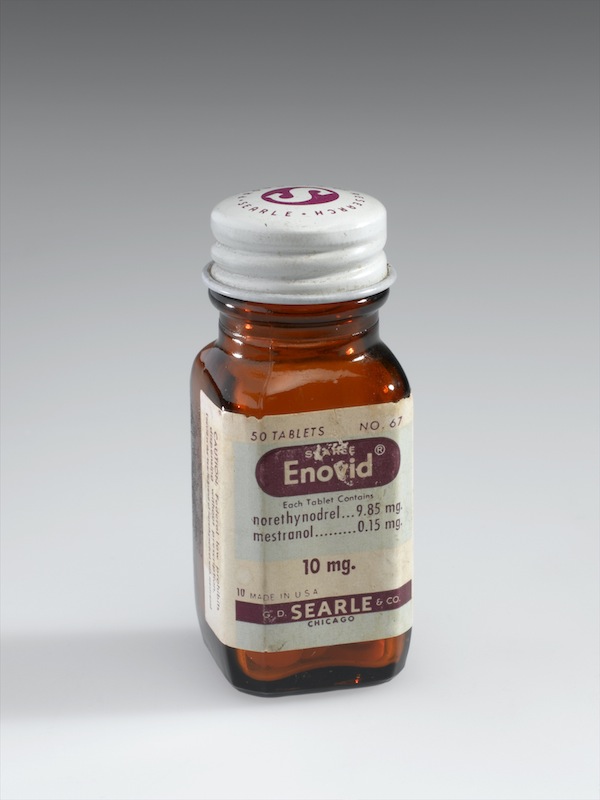
Власне історія використання гормональної контрацепції починає відлік з 9 травня 1960 року. Дозвіл від американської контролювальної агенції The Food and Drug Administration (FDA, Управління з питань продовольства й лікарських препаратів) на використання як контрацептив отримує препарат “Enovid-10”. Препарат “Enovid” почали випускати 1957 року й спочатку використовували лише для нормалізації менструального циклу. FDA не дозволило писати в першій інструкції до препарату, що він запобігає овуляції, але вже до кінця 60-х майже 500 тисяч жінок почали використовувати препарат, щоб запобігти вагітності. Тому дозвіл просто легалізував цю практику.
До складу входили:
- 10 міліграмів норетинодрелу – синтетичного аналогу гормону прогестерону та
- 15 міліграмів синтетичного естрогену.
Що цікаво, естроген був лише побічним продуктом у реакції синтезу прогестерона, але його вирішили залишити у формулі препарату. Очищення від нього частіше викликало побічний ефект — незначні маткові кровотечі всередині циклу .
Гормональна дія прогестерону була описана 1929 року слідом за описом дії естрогену в 1923-му. Структуру молекули прогестерону встановив німецький хімік Адольф Фрідріх Йоганн Бутенандт у 1934 році, який працював у Технічному університеті в Гданську (тоді Вільне місто Данциг). Спочатку він отримав чистий кристалічний прогестерон з тисяч літрів сечі (хто б знав, як я люблю сечу і статеві гормони в ній!!!), а потім здійснив хімічний синтез цієї молекули. У 1939 році йому дали Нобеля з хімії за дослідження структури статевих гормонів. Нагороду тоді він не прийняв, бо з 1936 року “вдарився” в нацизм і вступив у ̶г̶і̶м̶н̶о̶ партію. Однак після закінчення війни отримати премію він таки погодився.
Самий же препарат розробили і клінічно дослідили на початку 50-х років біохімік Грегорі Гудвін Пінкус та гінеколог Джон Рок. Гроші на ці розробки і дослідження добували активістка Маргарет Сангер та суфражистка й меценатка Кетрін МакКормік.
Маргарет у 1916 році відкрила першу в Штатах клініку з планування сім’ї і контролю за народжуваністю. Але вже за 9 днів після відкриття клініки її заарештували за розповсюдження інформації про контрацепцію (так це був злочин у ті часи!). Сангер випустили під заставу за шалену суму в 500 доларів, однак потім арештовували знову. Її також називають першою секс-просвітницею свого часу. Вона почала популяризувати бар’єрну контрацепцію й особливо “діафрагми”, які встановлювались на шийку матки. Їх не виробляли в Штатах, тому була організована навіть контрабанда цих засобів з Європи.
З цікавого про Пінкуса: у 1930-х роках він вивчав запліднення і статеві гормони ссавців. Він здійснив успішне штучне запліднення в кролів у 1934 році і по суті став піонером ембріологічної професії.
Що ж до дозволу від FDA на ці препарати — це лише дало поштовх до їх реального використання. Адже навіть 1961 року в деяких штатах США гормональна контрацепція була поза законом згідно зі статутом від 1879 року, як і будь-який засіб, що запобігав зачаттю. Лише після гучних справ — арешту Естель Грісволд та Лі Бакстона (C. Lee Buxton), медичного директора клініки, що надавала консультації з планування сім’ї, в 1965 році (Griswold v. Connecticut), а також арешту активіста Білла Беїрда (Bill Baird), що роздавав засоби контрацепції після лекцій з планування сім’ї в Бостонському університеті (Eisenstadt v. Baird) в 1972, Верховний суд США затвердив права на приватність консультації і легалізував контрацепцію навіть для незаміжніх жінок (якщо ви думали, що заміжні і незаміжні жінки мали однакові права, то глибоко помилялись). Через рік Верховний суд розгляне не менш гучну справу “Ро проти Вейда” і затвердить право жінки на аборт. Цей закон стане кісткою в горлі республіканців і одним з “обов’язкових” пунктів передвиборчої агітації.
Як працюють комбіновані оральні контрацептиви
Основний механізм дії комбінованих оральних контрацептивів (КОК) — це попередження овуляції. При щоденному прийомі аналогів прогестерону та естрогену зменшується вивільнення гонадотропін-рилізінг-гормону гіпоталамусом, що скорочує виділення фолікулостимулючого гормону та лютеїнізуючого гормону гіпофізом. Без фолікулостимулюючого гормону фолікули, у яких мали б дозрівати яйцеклітини, перестають рости й, у свою чергу, не виділяють естрадіол.
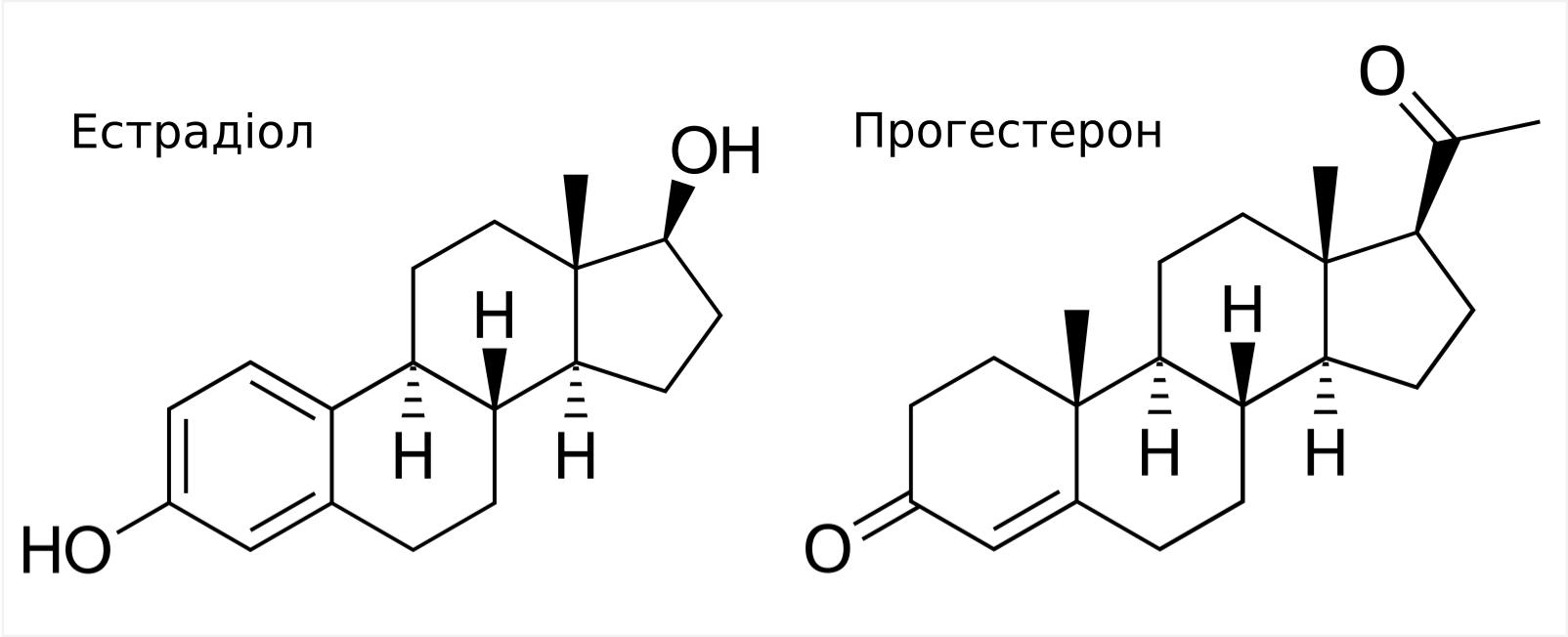
Головні компоненти КОКів: прогестерон та естрадіол
По суті оральні контрацептиви глушать цей гормональний радіоспектакль, і в результаті навіть кульмінації, що мала б запустити овуляцію (у вигляді піку лютеінізуючого гормону всередині менструального циклу), не відбувається.
Ефективність гормональних оральних контрацептивів дуже висока. Ризик завагітніти протягом року постійного приймання препарату надзвичайно малий — ризикують лише три жінки з 1000. Однак ефективність препарату сильно залежить від чіткості його застосування. Зазвичай КОКи приймають щоденно протягом 21 дня з наступною перервою в 7 днів, що загалом становить 28 днів середньостатистичного менструального циклу.
Для КОКів нових поколінь лікарі пропонують схеми приймання таблеток, коли протягом 7 днів “перерви” жінка теж приймає таблетку, але порожню, без діючих гормонів. Так легше виробити звичку щоденного вживання й уникнути помилок та пропусків. Існує ще одна стратегія отримання препаратів — сезонна, коли жінка приймає гормони протягом 3 місяців і робить лише одну перерву в прийманні. Зазвичай виробники фасують таблетки на один цілий такий цикл прийому, з позначками днів та таблеток (тобто що і коли саме потрібно приймати) для зручності пацієнтів.
Розвиток фолікулів
І тут перша пастка. Може здатись, що оскільки овуляція не відбулася, то й яйцеклітини залишились невикористаними і збережуться надовго. Менопауза прийде пізніше, і можна буде, як якась зірка з Голлівуду, народити дітей хоч у 45, хоч у 50 років. Але ні, фолікули не припиняють включатися в процеси росту й дозрівання, вони його просто не завершують. Кожного циклу в процес дозрівання включається декілька десятків, а то й сотень фолікулів, щоб у результаті овулював лише один, і дозріла лише одна яйцеклітина. Усі, хто не дозрів, проходять процес атрезії, дегенерації, відправляються в сміттєвий кошик, губляться в лімбі — оберіть для себе або медичний термін, або метафоричну асоціацію. Якщо ми не дозволяємо дозріти одному лідуючому фолікулу, то він робить те саме, каже “Au revoir” і зникає.
Покоління КОКів
До складу КОКів належать саме синтетичні аналоги гормонів прогестерону (прогестини) й естрогену. Різні покоління цих препаратів характеризувались різною силою дії і в результаті потребували різних дозувань. Метод синтезу та очищення трохи змінює й комбінацію гормонів у препараті, що може трохи змінювати й спектр його побічної дії.
Побічні дії
До найпоширеніших побічних дій належать:
- незначні маткові кровотечі всередині циклу,
- головні болі,
- підвищення тиску,
- здуття живота,
- чутливість грудей,
- коливання ваги внаслідок накопичення рідини в тканинах,
- зміни настрою,
- нудота.
Побічні ефекти виникають рідко, так незначні маткові кровотечі спостерігають у 2,6% жінок, що приймають контрацептиви. При регулярному і правильному прийманні препаратів вони часто зникають після 3 циклу. Підвищення тиску крові спостерігають у 1,5% жінок. У курців побічні ефекти виникають частіше.
Протипоказання
У гормональних контрацептивів є і ряд протипоказань. Так прийом КОКів не рекомендований для жінок з гіпертензією через опосередкований вплив прогестерону на зменшення рівня брадикініну: цей пептид спрямований на розширення судин і зменшення кров’яного тиску.
Високі дози естрогену збільшують ризики ішемічного інфаркту, хоч дози в контрацептивах значно менші, але деякі особливості способу життя роблять організм чутливим навіть до незначних доз. Тому не допускається вживання КОКів жінками, старшими за 35 років, які є затятими курцями.
Також при тривалому знерухомленні, наприклад при переломі ноги, під час уживання цих препаратів можуть розвиватись тромбози. Саме тому таку контрацепцію призначає лише лікар, і про прийом цих препаратів треба повідомляти медиків, до яких ви потрапили на прийом.
Дуже поганий вплив мають ці препарати на перебіг мігреней, особливо якщо людина страждає на мігрені з аурою.
Однак усі дослідники погоджуються, що ризики і побічна дія гормональної контрацепції є в рази меншою за ризики при вагітності та пологах. Викидні і завмирання вагітності на ранніх термінах виникають у 10-15% жінок. Вони можуть викликати кровотечі та часто потребують медичного втручання для усунення негативних наслідків для здоров’я. Значно збільшуються ризики для здоров’я на пізніх стадіях через можливий розвиток патологічного стану прееклампсії у 2-8% жінок. Вагітність є важким випробуванням фізичних можливостей тіла. Добре, що жінки зараз можуть вибирати, чи хочуть вони так випробовувати свій організм, і самі вирішують, коли це робити.
Зв’язок з онкозахворюваннями: фактор ризику чи запобігання?
Через гормональну природу препаратів та існування великої когорти гормон-залежних раків десятки років ведуться дослідження впливу гормональних контрацептивів на різні види раку. Їх приймання є забороненим при діагностованому уже раку молочної залози і певному періоді ремісії після його лікування. Також діє заборона при раку печінки.
Чи дійсно приймання КОКів збільшує ризик розвитку раку? Головне питання, якого саме виду раку, адже їх дуже багато. І як не існує однієї чарівної пігулки від раку, так і не буває одного “ідеального” винуватця канцерогенезу.
Цікавим є вплив оральних контрацептивів на рак яєчника, ендометрію. Застосування цих препаратів значно знижує ризик розвитку раку яєчника, до 20% зниження рівня ризиків на кожні 5 років прийому. Дуже сильним цей ефект зниження ризиків є у носіїв мутацій в генах BRCA1 та BRCA2, — ці гени кодують білки репарації ДНК. За наявності мутації в цих генах, у жінки підвищується ризик розвитку раку яєчників та молочної залози. Тому КОКи можуть бути використані як препарати попередження раку в носіїв цих мутацій.
До 50% знижується і ризик розвитку раку ендометрію у жінок, які коли-небудь приймали оральні контрацептиви. Цей ефект використовують для жінок із синдромом полікістозу яєчників, у яких на тлі дисбалансу гормонів, нестабільного циклу й відсутності овуляції існують збільшені ризики розвитку саме цього виду раку. Є незначні зниження ризиків розвитку й раку шийки матки та колоректального раку, а також незначні збільшення ризиків розвитку пухлин печінки та цирозу печінки.
Проте найбільше цікавить дослідників вплив оральних контрацептивів на розвиток раку молочної залози, адже після раку шкіри рак молочної залози є найбільш поширеним серед жінок. На нього припадає до 30% серед усіх випадків уперше діагностованих раків серед жінок.
Варто сказати, що тут результати досліджень, описані в різних публікаціях, були досить контроверсійними — від нульового ефекту й до 30% зростання ризиків розвитку раку молочної залози. Однак останні метааналізи величезних масивів даних з різних досліджень досить стримані. Вони або не показують зростання ризиків, або якщо ризики збільшені, то немає довготривалого ефекту від приймання КОКів. Після скасування призначених препаратів ризики розвитку раку повертаються до нормальних за 5 років. Є збільшення ризиків розвитку раку молочної залози в 1,38 раз саме у носіїв мутацій в генах BRCA1 та BRCA2. Але після порівняння цих значень із значеннями зниження ризиків раку яєчників, дослідники роблять висновок про загальну перевагу приймання оральних контрацептивів саме носіями цих мутацій. Одним з факторів, які дійсно збільшують ризик розвитку раку молочної залози, все ж називають довгий період прийому цих препаратів, надто ранній початок прийому в підлітковому віці та загальне збільшення віку настання першої вагітності повного терміну.
Однак висновок, який роблять дослідники, усе ж оптимістичний. Ризики розвитку раку не є настільки великими, щоб радити не приймати гормональні контрацептиви для жінок.
Деякі недолугі політики та релігійні фанатики можуть пробувати заборонити аборти. Історично є досвід і заборони використання контрацептивів для жінок різного сімейного статусу. Але найкращий ефект для контролю над народжуваністю, запобіганню поширенню хвороб, що передаються статевим шляхом, зменшення ризиків для здоров’я населення є проста просвіта, сексуальна просвіта та доступ до різних видів контрацепції.
Список джерел
- Adverse Effects of Hormonal Contraception Sabatini R, Cagiano R, Rabe T, J. Reproduktionsmed. Endokrinol 2011; 8 (Sonderheft1), 130-156
- Junod SW, Marks L (April 2002). “Women’s trials: the approval of the first oral contraceptive pill in the United States and Great Britain”. Journal of the History of Medicine and Allied Sciences. 57 (2): 117–60.
- How The Approval Of The Birth Control Pill 60 Years Ago Helped Change Lives. NRP. May 9, 2020
- Update on the contraceptive contraindications. D.Serfaty. J Gynecol Obstet Hum Reprod. 2019 May;48(5):297-307.
- Association of Combined Estrogen-Progestogen and Progestogen-Only Contraceptives with the Development of Cancer. Williams WV, Mitchell LA, Carlson SK, Raviele KM.Linacre Q. 2018 Nov;85(4):412-452.
- Risks, benefits size and clinical implications of combined oral contraceptive use in women with polycystic ovary syndrome.de Medeiros SF.Reprod Biol Endocrinol. 2017 Dec 8;15(1):93.
- Risk factors of epithelial ovarian carcinomas among women with endometriosis: a systematic review.Thomsen LH, Schnack TH, Buchardi K, Hummelshoj L, Missmer SA, Forman A, Blaakaer J.Acta Obstet Gynecol Scand. 2017 Jun;96(6):761-778
- Hormonal contraception and risk of cancer. D. Cibula, A. Gompel, A.O. Mueck, C. La Vecchia, P.C. Hannaford, S.O. Skouby, M. Zikan, L. Dusek Human Reproduction Update, Volume 16, Issue 6, November-December 2010, Pages 631–650
Цю статтю опубліковано в рамках проєкту “Щеплення правдою”, покликаного просувати цінності критичного мислення та навчати українців відрізняти фейки від надійної інформації в пов’язаних з наукою галузях. Проєкт виконує команда “Моя наука” разом з громадською організацією Unia Scientifica за підтримки Міжнародного Фонду “Відродження”.





Обговорення